私は、2歳にぜん息を発症し、大人になった今でも続いています。
年齢も40歳を迎えた時、しだいに坂を上る時など息切れやめまいがし始め、仕事や日常生活にも支障が出てきました。
あまりに体調が悪くなったため、大学病院で診てもらい、呼吸機能検査をしたところ、肺年齢が90歳以上と測定され、かなりぜん息がかなり悪化していたようでした。
そこでこの度、ぜん息の新しい治療法である「気管支サーモプラスティ(BT治療)」という手術をすることになりましたので、どのようなものなのかを紹介したいと思います。
ぜん息の新しい治療法
現在のぜん息という病気は完全に治す方法は存在せず、内服薬と吸入ステロイド薬などを併用し、発作が起こらないようにして、永遠につきあっていくしかありません。
そんな中、最近ではぜん息の新しい治療法も出てきています。
- ゾレア(抗IgE抗体)
- ヌーカラ(抗IL-5抗体)
- ファンセラ(抗IL-5受容体抗体)
- 気管支サーモプラスティ(BT治療)
この4つが新しい治療法で、上の2つは1~2ヶ月間隔でアレルギー抗体の注射を打つことによって、発作を起こりにくくする手法です。
この注射は、1~2ヶ月間隔で打ち続ける必要があり、1本あたりの薬剤の代金が3~7万程度と非常に高価です。
一方、気管支サーモプラスティ(BT治療)は注射による治療ではなく、気管支に内視鏡を入れて、電極付カテーテルを使って気管支内部を65度に温める手術法です。
この手術法は、3週間の間隔を開けて、3回に分けて行い、合計2ヶ月間の治療で済みます。こちらも医療費は高額になりますが、2ヶ月で終わるため、注射よりは幾分費用が抑えられます。
そのため、私はこのBT治療を選択することにしました。
「BT療法外来」の診察
いつも見てもらっている呼吸器内科の先生とは違う、専門の「BT療法外来」という診療科を受診しました。といっても、先生が違うだけで同じ呼吸器内科です。
私の血液検査の結果を見た先生は、「好酸球の値が高いから、ゾレアやファンセラの注射の方が副作用は少ない」と提案されましたが、金銭的な問題でBT治療を希望しました。
BT治療は、呼吸機能検査の努力性肺活量の一秒率が50%~70%ないと手術できないと言われていて、私の数値は46%だったのですが、「まぁ、他に選択肢がないなら大丈夫でしょう」とのことでした。
手術の説明を受けて、同意書にサイン
▼手術する意思を伝えると、その場で先生から手術の説明、起こりうる副作用などの説明を受けて、同意書にサインしました。

内容はこのような感じです。
・入院は「5日間×3回」、それぞれ3週間空ける
・入院してから4日後に手術、問題なければ5日目で退院
・手術は、気管支に内視鏡を挿入して高周波通電により全ての気管支を65度で10秒間ずつ温める
・手術は、1回目で右下の肺、2回目で左下の肺、3回目は両肺の上を治療
・手術は、仰向けで寝て、口から内視鏡を入れ、鼻から呼吸用のチューブを入れる
・手術時間は1時間~1時間半程度
・執刀は複数名の医師で行う
・手術直後は一時的に状態が悪くなるが、3週間ほど経つと手術前程度まで回復する
・気管を温めるので、気管支の筋肉が緩んで努力性肺活量の一秒率は改善しやすい
・重症の増悪頻度の減少(32%)
・救急受診頻度の減少(84%)
・日常生活の損失頻度の減少(66%)
・それらの効果が5年間持続するといわれている
内視鏡使用の検査についての合併症
・発熱や感染症(0.06~0.46%)
・出血(0.01~1.19%)
・気胸(0.01~0.62%)、気管穿孔・縦隔気腫(0.004%)
・局所麻酔中毒(0.003~0.21%)
・気管支攣縮(0.02~0.19%)
・血圧低下(0.03~0.13%)
・呼吸不全(0.03~0.13%)
・死亡率は0.0004%(25000件で1件)程度
気管支サーモプラスティ手術による合併症
・一時的な喘息症状の悪化、肺炎、無気肺、気道の出血(3%)
気管支サーモプラスティの手術は、従来の「気管支に内視鏡を入れる検査」の延長線上のような治療法という感じのようです。
そのため、「内視鏡検査」についての合併症と、「気管支サーモプラスティ手術」についての合併症、両方の説明を受けました。
内視鏡検査は従来から行われているせいか、副作用の数値が事細かく出ているんですけど、BT治療は症例が少ないせいか、割とあいまいな数値です…(笑)
その他の注意点など
BT治療について、手術の際は口から管を入れるため鼻呼吸をすることになりますが、私の場合は鼻づまりがあり、一度鼻のCTを撮るようです。
それと、BT治療の機械を取り寄せる関係で、入院の日程がずれるかもしれないとのことです。
まだ、日本でもそんなに行われていない手術なので、手術の機械は病院間で回しあって、使っている感じのようです。
この手術は日本では2016年から始まり、全国でまだ1000例ほどしかなく、私の埼玉県でも3か所の病院でしか行っていないらしいです。
入院についての説明を受けました
その後、入退院受付センターで係の人から入院に関しての説明を受けました。
▼入院の手続きの流れなどについてはこちらから…

入院当日
病院にやってきて、まず入退院受付所で手続きをします。健康保険組合から取り寄せておいた限度額適用認定証を掲示し、前納金の15万円を支払いました。
BT治療は、最新医療のため医療費が必然的に高額になってしまい、あらかじめ限度額適用認定証を取り寄せておかないと、支払いが大変なことになります!

呼吸器内科病棟へ
入院の手続きを済まし、これから入院する呼吸器内科病棟にやってきました。
看護師さんに促され、身長と体重の測定、問診票を記入し、薬剤師さんに今自分が飲んでいる薬の説明をしました。
個人的に漢方薬の麻杏甘石湯を飲んでいるのですが、薬剤師さんからは「今回は飲まないでほしい」とのことです。
初日は色々な検査が多くあり、採血は5本も採ったため手がしびれました。
・身長、体重測定
・体温、血圧、酸素飽和度の測定
・採血5本
・検尿
・レントゲン撮影(正面と横の1枚ずつ)
・呼気一酸化窒素検査
▼昼食後は、内服ステロイド薬のプレドニンを5錠も服用します。今日から入院中は1日10錠飲むようで、手術中に発作が起こらないようにするためです。
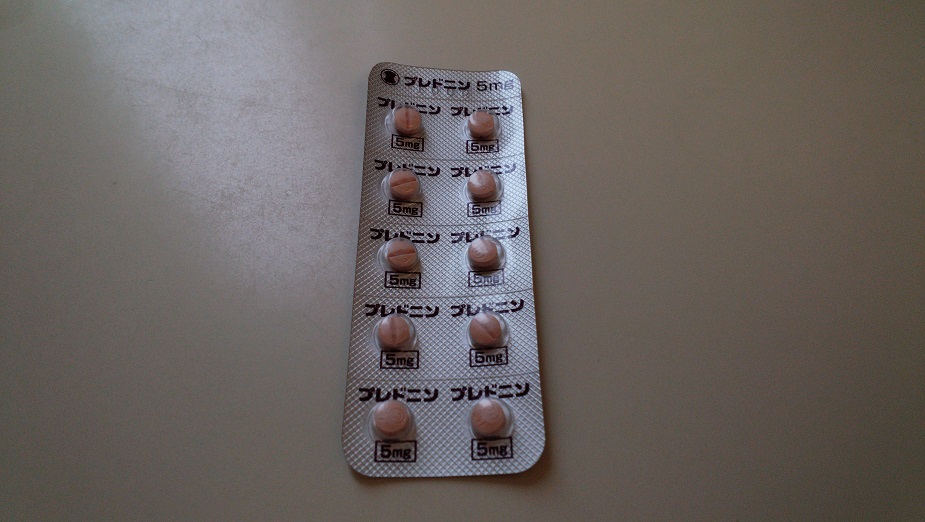
ただ、プレドニンは免疫力が低下したり、白内障、緑内障などの副作用があり、注意が必要です。
それと、吸入ステロイド薬のシムビコートは1日2回(1回につき4吸入)行い、吸入の前後でピークフローを測定し、看護師さんに数値を報告します。
呼吸器内科病棟は、呼吸器を患っている患者さんが入院されているので、夜は他の人の息の荒く、かなり寝づらいです。
入院2~3日目
入院初日は検査だらけでしたが、入院2~3日目は特に検査はなく、朝食後にプレドニンを10錠(50mg)と、シムビコートを1日8吸入するだけです。
BT治療の事前処置は、手術3日前からプレドニンや吸入ステロイド薬を使用して症状を抑え、手術中に発作を起こさないようにすることだけです。
そのため、病院によっては、手術3日前から自宅でプレドニンを服用し、手術前日に入院し、入院期間も3~4日で済んだりするところもあるそうです。
そして、私の場合、鼻づまりも問題だったのですが、鼻のレントゲンの結果はやはり副鼻腔炎がありましたが、手術の際は注意してくれるそうです。
入院4日目、手術日
そして、いよいよBT治療当日で、1回目の今日は右下の肺(右下葉支)を治療します。
▼朝食は普通に食べていいようで、食後にいつものようにプレドニン10錠(50mg)を服用します。病院によっては、手術日は朝食から禁止のところもあるようです。

その後、呼吸機能検査を行い、問題なければ午後14時に手術を行います。手術前の11時から水分摂取が禁止となり、昼食も禁止されます。
今日の予定はこんな感じです。
・ 7:30 朝食
・ 9:15 呼吸機能検査
・11:00~水分摂取不可
・12:00 昼食摂取不可
・13:00 点滴開始
・14:00 手術開始
・15:00 手術終了予定
・15:30~病室に戻って3時間同じ体勢で安静
・18:30 夕食
・22:00 就寝
事前の呼吸機能検査の結果は、肺活量が今回4.38Lで、前回の3.81Lから少し良くなり、努力性肺活量の一秒率も今回61%で、前回の46%からかなり改善しました。
手術していないのに改善しているのは、「自宅で飼っているネコから離れて、ネコアレルギーが出なくなったせいかも」と回診にきた先生がおっしゃっていました。(笑)
手術前の処置
▼13時になり、看護師さん二人が病室に来て、点滴を始めます。点滴は手術が終わり、夕食を食べ終えるまでずっとしているようです。
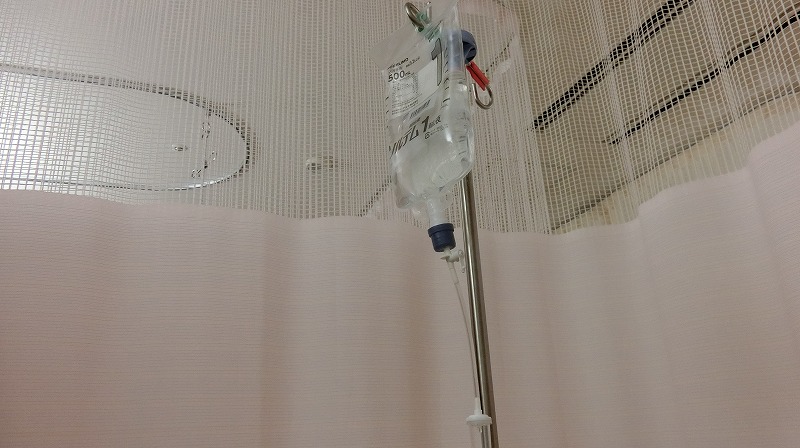
この点滴は、ただの「ブドウ糖」なので水分補給のようなもので、脱水症状を防いだり、出血した時にすぐ止血剤を入れられるようにする目的らしいです。なので、ぜん息のネオフィリンの点滴とは違います。
▼そして、点滴したまま喘息のネブライザー吸入を10分します。
その後、咳止め薬1錠を服用しますが、水分補給は止められているので、出来るだけ少ない水で飲みます。
その後はベッドで横になり、時間が来るまでしばらく休憩してました。
手術室に向かう
手術後は病室で3時間の絶対安静のため、トイレは尿器を使うことになります。それは嫌なので、手術前にトイレに行っておきました。
13時半になり、看護師さん二人と共に、点滴スタンドをガラガラと引きずりながら歩いて手術室に向かいます。
手術室に到着
看護師さんに案内されて、いざ手術室に入ると、医師がたくさん待機しているのかと思ったら、誰もいません。
手術室は「気管支内視鏡手術室」という場所で、簡素なベッドと、内視鏡の機械やらがあったり、モニターが天井からたくさん吊り下げられていました。
廊下で、すれ違った他の患者さんは専用の手術着を着ていましたが、私の場合は特に手術着に着替える必要はなく、病衣のまま(パジャマ)で行うようです。尿管とかもつけないので、意外に気楽です。
その後、奥の部屋から先生たちがたくさん現れ、パソコンのモニターで自分のデータをチェックし、見学するだけの医師もぞろぞろと現れて、自分の処置台の周りを遠巻きに取り囲みます。
むっちゃ、実験台になっている!!!(笑)
術前の事前処置
手術の事前処置として、先生が私の左の二の腕に筋肉注射を打ちます。気分を楽にし、咳を抑え、痰を少なくする薬のようです。
その後、ノドに局所麻酔をするため、先生が私の舌を引っ張って、ノドの奥に麻酔のスプレーをシュッシュとしていきます。スプレーと一緒に息を吸うよう言われます。
この時、口の中に唾液が溜まってくるので容器に吐き出します。周りには、他の医師が4~5名ジロジロ見ていて、とても恥ずかしいです。
段々とノドの奥が麻痺してきて、喋りにくくなり、痰が絡んでいる感じがするのですが、気管の感覚がなくなり出しずらいです。
結局15分間くらい麻酔スプレーをかけ続けられ、ツバを吐き出すの繰り返しで、今回の手術で正直これが一番辛かったです!
手術開始(右肺の下)
その後、いよいよベッドに寝かされます。色々な機器を体中に取り付けられます。
- 左腕に血圧計をはめられる
- 左指に動脈血酸素飽和度を確かめるパルスオキシメーターをはめられる
- 心電図電極のモニタパッチを胸に3箇所程度貼られる
- マウスピースを咥えさせられる
- アイマスクを付けられる
- 右腕に眠くなる薬を注射される
右腕に眠くなる薬を注射されたものの眠くはならず、意識があるままノドに内視鏡を入れられ、手術が開始してしまいました。
ノドの麻酔が効いているで、内視鏡を入れられてもなんの違和感もありません。電極カテーテルで気管支を温めているのでしょうが、熱さも全く感じません。
ただ、痰が出てきて、ノドに溜まって苦しく、先生が歯医者のように口の中に吸引器のようなものを入れて吸ってくれました。
途中で、「9番が狭いなぁ~」という先生たちの声が聞こえました。
その後、「終わりましたよ!」と声を掛けられ、アイマスクとマウスピースを外されます。
実質50~60分くらいの処置だったようですが、いつの間に眠っていたのか、気分的には10分くらいに感じていました。
手術終了
そのまま安静にしているように言われ、ずっとベッドで寝ています。呼吸の違和感も、胸の痛みも、痰のからみも何もなく、ただ頭がぼーっとするだけです。
看護師さんに促されて、ベッドから起き上がり、用意された車いすに移ろうとすると、少しふらつきました。やはり眠り薬は効いている感じです。
そして、車いすに座ったまま点滴スタンドを自分で持ち、看護師さんに車いすを押されながら、一緒に病棟に戻ります。
病室で3時間の安静
自分の病室に戻り、ベッドに自力で移ります。手術後は肺から出血する可能性があるため、3時間同じ体勢で安静にします。
安静の体位は3回の手術の度に違うらしく、今回は右肺の下(右下葉支)を治療したので、ベッドでその右側を下にして寝るようです。つまり、右を向いて寝ている状態です。
トイレの場合はナースコールを押して、尿器にするようですが、事前にトイレに行っておいたので大丈夫そう。
▼尿器は絶対に使いたくない!(笑)

看護師さんが、体温、血圧、酸素飽和度をチェックして、異常はなさそうです。
持ってきた漫画を読んだり、スマホをいじったりしますが、点滴をしたままなので動きづらく、眠り薬が効いているのかすぐに眠くなります。
この眠り薬の効果は、「睡眠薬を飲んでしばらくすると、少し眠気が来る状態」と言った感じです。意識を保とうと思えば保てるけど、布団に横になって目を瞑ったらすぐに眠れる感じです。
そんな感じで、ぼーっとしていたので3時間はあっという間でした。正直、3時間全く動かなかったわけではなく、背後に置いたスマホを取るため体を動かしたりしてました…(笑)
唾を吐いたら少し血の痰がでました。けれど、胸の痛みも、苦しさもまったくなく、とても好調です。先生の腕が良かったようです。
▼3時間が立つとちょうど夕食の時間で、看護師さんが来て、再び体温、血圧、酸素飽和度を測り、異常がないようなので食事です!

点滴をしていたので、昼食を抜いてもそんなにお腹が減っている訳ではなかったですが、夕食は美味しく食べられました。むせることも全くないです。
夕食後の回診
夕食を食べ終えると、手術を執刀した先生が回診にきて、術中に血は少し出てしまったとのことです。
明日、再度、呼吸機能検査とレントゲン撮影をして、異常がなければそのまま退院です。
その後、看護師さんが来て、6時間ぶりくらいに点滴を外してもらい、薬剤師さんから感染症予防の薬「ジェニナック」を処方してもらいました。
手術後は一時的に状態が悪くなるらしく、恐る恐るピークフローを吹いてみると、260と320で、やはり少し悪くなっていました。
夜は、睡眠薬ももらわず、痛みも、胸の苦しさもないのですんなり眠れました。
今日の手術の流れをまとめておきます。
病室で
1、手術1時間前に点滴を入れる
2、手術30分前に咳止めの内服薬の服用
3、ネブライザーの吸入
4、トイレに行ってから手術室へ
手術室
1、咳を抑えて痰を少なくする薬を肩に筋肉注射
2、医師がノドの奥に麻酔のスプレーを15分くらい掛け続ける
3、検査台の上に寝て、腕に血圧計をはめられる
4、胸に心電図電極のモニタパッチを貼られる
4、指にパルスオキシメーターをはめらえる
5、カメラを噛まないように口にマウスピースを咥える
6、目を保護するためのアイマスクを目に当てる
手術
1、口からカメラを入れる
2、検査中は声が出せないので苦しい時は片手を上げる
3、体内の酸素量が低下したら鼻から酸素を吸うことがある
4、検査が終わったらゆっくりと起き上がって車椅子に移る
病棟
1、ベッド上で3時間同じ姿勢で安静にする
2、飲食、歩行も不可。トイレは尿器を使う。体温、血圧、酸素量を測定
3、安静時間終了で看護師が声をかけ、水を飲んで嘔吐や吐き気がないことを確認
4、食事、歩行が可能になる
5、食事を終えたら、点滴の針を抜く
入院5日目、退院
翌日も、体調も全く問題なく、胸の違和感も息苦しさもありません。
昨日に続いて呼吸機能検査をすると、努力性肺活量の一秒率が59%で、昨日、手術前に行った61%より少し悪い程度でほとんど変わりませんでした。
レントゲン撮影もし、問題ないようで、感染予防のお薬をもらい、退院の許可が出ました。
退院
4泊5日の入院で、実際の総医療費が62万円、3割負担で18万7000円です。
ただ、入院前に高額療養費制度の限度額適用認定証を申請しているため、実際の支払いは限度額いっぱいの5万7600円で、食事代、差額ベッド代、病衣レンタル代合わせて、合計7万4000円でした。
▼私の場合は限度額の区分が安いので、上限が5万7600円です。諸々入れて7万4000円でした。
自宅に帰り、ネコとあまり触れ合わないようにし、自宅でピークフローの数値を図ったら、370でかなりよくなっていました。胸の痛みも、息切れも、血痰もなく、とても快調です。
手術後の外来診療を受ける
BT治療は3回に分けて行うのですが、最初の段階ですべての日程を決めてしまうわけではなく、1回目の手術後に再度外来で診察を受け、結果が良好なら次の手術の予定を組むという工程で行われるようです。
私も、手術1週間後くらいに再度外来を受け、結果が良好だったため、次の2回目の入院と手術を予約をしてもらいました。
▼再度、外来で診察を受けます。

そして、前回と同じように入院説明を受ける羽目になってしまいます。ただ、1回目の入院前の説明で事情は分かっているので、係の人の説明は簡単にしてもらいました。
ただ、病衣のレンタルなどの書類はまた新たに書かなくてはならず、入院誓約書は前回のをそのまま使用できるため、不要なようです。
BT治療の手術の間隔は最短で3週間開けますが、その間隔は手術日のことなので、入院の間隔は、1回目に退院してから2回目の入院までは2週間ほどしか開きませんでした。
2回目の入院
2週間もしないうちにまた入院なので、もう慣れたもので、てきぱきと入退院受付センターで入院手続きをします。今回も前納金15万円を支払い、呼吸器内科病棟にやってきます。
今回も、初日に採血があり3本採りました。その他にも、検尿、レントゲン撮影もします。今回は初日に呼吸機能検査をし、肺活量が4.3L、努力性肺活量の一秒率が60%でした。
その後、3週間以内に再入院した人を対象に、「VRE検査」という、お尻の穴に綿棒をつっこんで細菌をの有無をチェックする検査をしました。
なにやら看護師さんがベッド上でやろうとするので、恥ずかしいので断り、自分でトイレでやりました。
▼長い綿棒をお尻の穴に突っ込む検査です…
それと、この病院の食事メニューのサイクルが1週間なので、毎回土曜日に入院し、水曜日に退院している自分にとっては、メニューが毎回完全に同じでした。
2回目の手術日
今回も入院4日目に手術で、前回と同じ14時開始予定です。今回は、左肺の下(左下葉支)を治療します。
前回は点滴は13時からでしたが、今回は11時からと早く、行動の自由が制限されました。12時半くらいにネブライザー吸入と咳止め薬を一錠飲みます。
▼点滴してしまうと、身動きがしづらくなります…
そして、今回は、前の人の検査が遅れているようで、自分の手術予定時間も20分ほど遅れました。
今回も看護師さん二人に付き添われ、点滴スタンドを引きずりながら歩いて手術室に向かいます。
手術(左肺の下)
手術室に入り、先生たちが現れますが、今回は担当する先生たちのメンバーが少し変わりました。
そして、今回も腕に筋肉注射しましたが、しばらくすると手がしびれてきて、フラフラとめまいもして座っていられなくなり、ベッドに横になるはめになってしまいます。
私の急な容態の変化に、先生たちは手術の延期も検討していたが、しばらくするとしびれも、めまいも収まってきたので、無事に手術再開できました。延期になったら私としても面倒なので、ホッと一安心です。
今回も、ノドにスプレーの麻酔を15分ほどして、血圧計、パルスオキシメーター、心電図電極モニタパッチをつけ、前回はしなかった鼻の呼吸用のチューブを挿入しました。
そして、マウスピースを付けて、アイマスクをかぶせられ、眠り薬を左腕に注射されます。
今回も眠くならないまま手術がスタートし、内視鏡を挿入されます。痰が口の中に溜まってきて、先生にチューブで吸われます。
前回と同じく1時間程度で終了しました。看護師さんに車いすで送られ病室に戻ります。今回は、左肺の下を焼いたので、身体の左側を下にして3時間の安静でした。
安静時間が終了し、夕食を食べ終えてから、点滴を抜きます。ピークフローを吹いてみると、やはり少し落ちて300程度でした。
今回も、前回と同様、胸の痛みも息苦しさも何もなく、いたって快調です。
退院です
翌日にまた呼吸機能検査をして、肺活量が4.3L、努力性肺活量の一秒率が55%で、異常もないのでそのまま退院です。
今回の入院は4月末~5月1日までになり、月をまたいだので、支払いが4月分と5月分に分かれました。
▼1回目の入院(4月上旬)で高額療養費の限度額いっぱいまで使っているので、今回の4月分の医療費は0円で、食事代などを入れて5000円です。
5月分は5月1日だけですけど、医療費が1万5000円、それと食事代などで1万6000円ほどです。2回目の入院は、合わせて2万1000円ほどでした。

今回も、前納金15万円を返してもらい、カード払いで清算します。
入院3回目
2回目の手術後にまたまた外来診療を受け、結果が良好なので、そのまま3回目の手術に進めました。前回と同様に入院説明を受けましたが、同じように省略してもらいます。
今回も、前回の入院から3週間以内の入院なので、お尻の穴に綿棒を突っ込むVRE検査をしました。
そして、入院中の吸入ステロイド薬がシムビコートからフルティフォームという新しいものに代わりました。
今回も、初日に採血、検尿、呼吸機能検査、レントゲンなど検査づくめで、肺活量は4.5Lくらいで、努力性肺活量の一秒率は62%くらいでした。
毎回ですが、入院初日は採血で血を抜かれ、検査もいろいろあるので、どうしても疲れてしまいます。
手術(左右上葉)
入院4日目で、今回が最後の手術です。最後は両肺の上の部分(左右上葉)の治療なので、少し時間がかかり、1時間半くらいかかります。
今回も11時から点滴開始し、ネブライザー吸入、咳止め薬を飲みます。今回は看護師さん一人に付き添われ、点滴スタンドを引きずりながら歩いて手術室に向かいます。
今回は、1、2回目に担当してくれた先生が体調不良で、別の先生が執刀してくれるらしいですが、毎回3~4人でやっているので大丈夫そう。
いつものようにノド麻酔のスプレーをし、血圧計、パルスオキシメーター、心電図電極モニタパッチをつけられ、鼻に酸素チューブを挿入させられます。
前回は筋肉注射で痺れてしまったので、今回は薬を点滴の中に入れられました。そのためか、痺れなどは起こらなかったです。そして今回は、お尻の片側に電極パッドを貼られました。
そして、眠り薬も注射ではなく、点滴の中に入れたらしく、1回目や2回目よりまったく眠くなりません。
アイマスク、マウスピースをはめられ、そのまま内視鏡を入れれますが、今回は完全に起きている状態で、肺がじんわり温められているのを感じ、チクチクします。
「あ~ちょっと血が出ちゃったかなぁ~」などの声も聞こえました…結局、1時間20分くらいで終了しました。
手術終了
最後の手術が終わりましたが、1回目や2回目と違って、「まったく痛みも息苦しさもない」という訳ではなく、普通に息は出来るし、苦しくはないけど、少しだけ呼吸がしずらい感じがしました。
帰りは、前回までと違ってストレッチャーに乗せられて、看護師さんに病室まで運ばれ、自分のベッドに乗り移ります。
今回は、仰向けのまま3時間安静で、看護師さんに酸素飽和度を測ってもらったら、手術前の97%から、93%とかなり低くなっていました。
今回は眠り薬が点滴経由のため、あまり眠くなりません。3時間の安静時間終了後に、夕食を食べてから、点滴を外してもらいました。
食後、ピークフローを恐る恐る吹いてみたら、250程度しか出なく、やはり両肺をいっぺんに焼いているせいかなと感じます。
翌日、呼吸機能検査をして、肺活量は4.4Lでしたが、努力性肺活量が45%とかなり低かったです。
本当の退院
ようやく本当の退院で、2回目の入院の最終日と、今回の入院が同じ5月でかぶっているので、医療費は4万2000円、食事代などを合わせて4万7000円ですみました。

結局、3回の入院にかかった費用がいくらになったのか計算してみました。
▼1回目の入院は3人部屋で差額ベッド代がかかり、3回目の入院は病衣をレンタルせずに私服で過ごしたので費用は掛かっていません。3回目は有料特別食も頼んだので食事代が少しプラスされました。
| 医療費 | 食事代 | 病衣代 | 差額ベッド代 | 合計 | |
| 入院1回目 | 57,600円 | 5,060円 | 540円 | 10,800円 | 74,000円 |
| 入院2回目 | 15,360円 | 5,060円 | 540円 | 0円 | 20,960円 |
| 入院3回目 | 42,240円 | 5,384円 | 0円 | 0円 | 47,624円 |
| 合計 | 115,200円 | 15,504円 | 1,080円 | 10,800円 | 142,584円 |
私の場合は、高額療養費の限度額の区分が「エ」の57,600円と安かったので、合計すると、14万円ほどになりました。
一般的な高額療養費の限度額区分が「ウ」の80,100円の方ですと、合計金額は19万程度になると思います。
その後、自宅に帰ると、すこし手先足先がしびれました。両肺を焼いたせいか、酸素の取り入れがうまくできていないのかなと感じます。今は、徐々に回復している感じです。
まとめ
このように、最新の喘息治療である、気管支サーモプラスティ手術(BT治療)は、3回の入院が必要で多少面倒ですが、身体にメスを入れるわけではないので、意外に気楽に受けられます。
そして、1回目と2回目は術後の息苦しさや胸の痛みも全くなく、3回目の術後は多少息のしづらさがあり、状態は多少悪くなりました。
しかし、手術前の息苦しさやめまいがなくなり、効果は実感しています。










